全面总结!子宫内膜异位症相关不孕症的病因探究
子宫内膜异位症是育龄期女性常见的妇科疾病,其病理特征为子宫内膜腺体和间质细胞生长在宫腔以外的部位。不孕和疼痛(包括痛经和性交痛)是子宫内膜异位症的常见临床表现,其中不孕更是困扰了众多渴望生育的女性。
据估计,30%~50%的子宫内膜异位症女性合并不孕症,而在不孕女性中有20%~50%的人被诊断为子宫内膜异位症。尽管子宫内膜异位症与不孕的关系密切,但是其导致女性不孕的机制尚不完全清楚。
本文综述回顾了近些年来发表的相关文献,从生育的各个关键环节出发,探讨子宫内膜异位症相关不孕症的发病机制,并比较不同病变类型的子宫内膜异位症对女性生育力的影响。
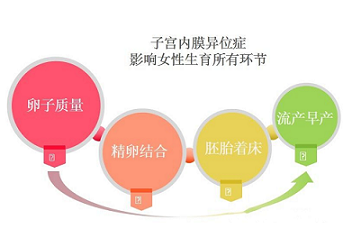
一、子宫内膜异位症对卵母细胞和胚胎发育的影响
目前在临床上,尽管越来越多的子宫内膜异位症女性借助辅助生殖技术受孕,但是与同年龄段的其他不孕症女性(如输卵管因素不孕、男方因素不孕)相比,子宫内膜异位症女性的获卵数目和成熟卵母细胞数目均下降。除数量受影响外,子宫内膜异位症女性的卵母细胞形态结构和功能也存在异常。
Kasapoglu等发现与男方因素不孕的女性相比,子宫内膜异位症女性的卵母细胞形态异常率更高,具体异常表现为暗的细胞质,暗、大或薄的透明带以及扁平或破碎的极体。单细胞测序的结果表明与健康女性相比,子宫内膜异位症女性的成熟卵母细胞功能障碍体现在类固醇代谢、氧化应激、细胞生长调节等方面。
由于伦理等方面的限制,难以直接使用人类卵母细胞进行研究,因此人们将目光投向了与卵母细胞的生长发育密切相关的卵丘细胞(卵母细胞周围的颗粒细胞)和卵泡液。卵丘细胞由部分颗粒细胞分化而来,与卵母细胞的发育和成熟密切相关,可以间接反映卵母细胞的状况。
随着测序技术的发展,人们发现与健康女性相比,子宫内膜异位症女性的卵丘细胞基因表达谱发生了改变,如编码环氧化酶2(COX-2)的PTGS2基因表达下调,导致COX-2水平降低,从而影响了卵丘细胞扩张、卵母细胞成熟和胚胎质量。
此外,卵丘细胞的转录组测序结果表明,严重的子宫内膜异位症病变干扰了卵母细胞的氧化磷酸化、代谢、线粒体功能、乙酰化和类固醇生物合成等重要生物学过程;而轻度的子宫内膜异位症病变则影响了卵母细胞的细胞因子及其受体相互作用、趋化因子信号、TNF信号、NOD样受体信号、NF-κB信号及炎症反应等重要信号通路。
卵泡液来源于血浆和分泌液,由卵泡壁细胞产生,形成了卵母细胞的微环境,其内包含的多种代谢产物对卵母细胞的生长发育起着至关重要的作用,同时也可以反映卵母细胞内发生的变化。与健康女性相比,子宫内膜异位症女性卵泡液中的乳酸、β-葡萄糖、丙酮酸盐和缬氨酸水平升高,这可能反映了卵母细胞的发育过程受到损害。
一些动物实验表明,子宫内膜异位症女性的卵泡液可导致小鼠卵母细胞成熟障碍和牛卵母细胞体外成熟孵化率降低,其作用机制分别与转铁蛋白不足导致铁超载和过高的氧化应激水平有关。
有研究表明,与其他不孕症女性相比,子宫内膜异位症女性在接受辅助生殖技术治疗时所获得的胚胎质量更差,除了卵母细胞质量受影响外,子宫内膜异位症本身也可影响胚胎发育过程。
Paffoni等使用人成熟卵母细胞构建孤雌生殖模型,发现使用巧囊液体外培养的实验组第3天的优质胚胎率下降,并且在未发育成囊胚的胚胎中观察到更多的细胞碎片,这一成果表明在完全排除男方精子质量的影响后,子宫内膜异位症本身就可影响胚胎发育过程和胚胎质量。
与传统的在特定时间点评估胚胎发育情况相比,延时摄像技术能无创地、连续地观察胚胎发育过程并形成相应的参数,可以更好地评估胚胎发育情况。与输卵管因素或不明原因不孕女性相比,子宫内膜异位症女性的胚胎相对动力学参数出现异常,这可能也提示了子宫内膜异位症可导致胚胎质量变差。
目前已有的研究表明,子宫内膜异位症导致的活性氧和自由基增多、免疫系统调节异常、减数分裂纺锤体解体、细胞外基质重塑等异常改变均可损害卵母细胞质量和胚胎的发育。
二、子宫内膜异位症对精子和配子/胚胎运输的影响
子宫内膜异位症相关不孕女性的腹腔液内存在炎症状态和过高的氧化应激水平,会对精子产生毒害作用,导致精子DNA碎片化、破坏精子膜的通透性和完整性、降低精子活力、损害精子与输卵管上皮之间的相互作用、精子顶体异常反应及损害精卵融合等,从而影响精子的正常功能。
重度子宫内膜异位症病变形成的粘连可造成盆腔解剖结构改变,从而影响生育过程,如输卵管和卵巢周围的粘连可能阻碍卵母细胞被输卵管伞捕获以及在输卵管内的运输。此外,子宫内膜异位症的炎症反应也可造成输卵管和子宫的肌层收缩功能紊乱,从而影响配子运输和胚胎植入过程。
三、子宫内膜异位症对卵巢功能的影响
卵巢是决定女性生育能力的重要器官,子宫内膜异位症可通过影响卵巢内分泌功能和卵泡生长发育过程,从而导致女性生育力下降。卵泡从生长到最终排出受下丘脑-垂体-卵巢轴分泌的各类激素的调节,而在子宫内膜异位症女性中,垂体-卵巢轴的功能发生障碍,导致反馈通路改变,从而影响了卵巢内卵泡生长发育和排卵这两个重要过程。
子宫内膜异位症对卵泡生成过程的影响表现为卵泡期延长、排卵前卵泡数量减少、卵泡生长受损、优势卵泡变小和卵泡内雌二醇浓度降低。
子宫内膜异位症女性出现排卵异常的原因包括主导排卵的黄体生成素(LH)分泌模式改变,如峰值降低、峰值延后或偶有双峰现象,除此之外,颗粒细胞对LH的敏感性下降、卵泡LH受体缺陷、排卵所需的酶和各类因子异常也是子宫内膜异位症导致排卵障碍的潜在诱因。
未破裂卵泡黄素化综合征(LUFS)是导致排卵障碍的原因之一,具体表现为卵泡成熟后不发生破裂,卵母细胞未排出即黄素化形成黄体。与健康女性相比,子宫内膜异位症女性有更高的LUFS发生率,此外,常用来治疗子宫内膜异位症相关痛经的非甾体类抗炎药也会增加LUFS的风险,其机制可能为非甾体类抗炎药抑制环氧化酶作用,导致卵巢中前列腺素分泌减少,基质金属蛋白酶活性被抑制,最终卵泡未能破裂。
除卵泡生成和排卵过程外,由黄体主导的孕激素的正常合成与分泌,同样是胚胎植入和维持妊娠的重要环节。Cunha-Filho等观察到与无子宫内膜异位症女性相比,轻度子宫内膜异位症的不孕女性黄体后期血清中孕激素水平更低,推测这种孕激素的低水平状态反映了子宫内膜异位症女性存在黄体功能障碍,包括小(卵泡膜)和大(颗粒)黄体细胞功能障碍,导致黄体晚期孕激素分泌减少。
卵巢储备功能是指在任意给定的时间点卵巢内剩余卵泡的数量和质量,与女性的生育能力密切相关,目前临床上常用的卵巢储备功能评价指标包括早卵泡期卵泡刺激素(FSH)水平、抗苗勒管激素(AMH)水平和窦卵泡计数(AFC)等。
卵巢型子宫内膜异位症(也称为卵巢巧克力囊肿)是子宫内膜异位症的常见病变类型之一,目前认为其与卵巢储备功能下降关系密切,表现为AFC减少、早卵泡期FSH水平升高和AMH水平降低。卵巢型子宫内膜异位症导致卵巢储备功能下降的可能机制为子宫内膜异位症病变本身和病灶切除手术均可导致卵巢组织中休眠原始卵泡过度激活和原始卵泡数量减少。此外,所有类型的子宫内膜异位症均存在纤维化病变,这一病理改变发生在卵巢皮质可导致卵泡密度降低、卵泡总数减少。卵巢皮质内卵泡募集加速,早期闭锁卵泡增多,可进一步耗竭卵巢储备,导致子宫内膜异位症女性生育力下降。
四、子宫内膜异位症对子宫内膜容受性的影响
子宫内膜容受性是指子宫内膜允许胚胎正常着床的能力,具体而言就是囊胚的滋养层细胞能在子宫内膜发育成熟时期附着于内膜上皮细胞,随后侵入内膜间质和血管系统,这是妊娠的基础。
近些年郎景和院士提出的“在位内膜决定论”指出子宫内膜异位症患者和非子宫内膜异位症患者的在位子宫内膜的分子及生物学特质存在差异,这些差异的根本乃是基因的差异。这些基因表达的差异可以体现为一些特定的、反映内膜容受性的标记物在子宫内膜异位症女性的在位子宫内膜的表达发生了改变,如整合素ανβ3缺失、同源框基因A10(HOXA10)表达下调、L选择素表达降低等。
此外,在位子宫内膜的转录组测序分析结果也证实了子宫内膜异位症可以导致参与着床的特定基因表达水平异常,这些基因涉及了胚胎附着、胚胎毒性、免疫功能障碍和凋亡反应等过程。以上在位子宫内膜基因表达的差异,反映了在子宫内膜异位症影响下子宫内膜从正常孕激素作用到过度雌激素活动的转变,加之子宫内膜异位症本身的炎症反应,均可以损害在位子宫内膜的容受性,导致胚胎植入失败。
尽管有充分的理论和相关研究支持,但是子宫内膜异位症病变可导致在位子宫内膜容受性下降的结论仍然存在争议。Miravet-Valenciano等对捐卵模型的研究发现与无子宫内膜异位症病变的女性相比,使用健康女性捐赠的卵母细胞进行辅助生殖治疗的子宫内膜异位症女性可以达到相似的妊娠率;此外,内膜容受性分析(ERA)的结果也证实有子宫内膜异位症和无子宫内膜异位症病变的不孕女性在胚胎着床窗口期的子宫内膜基因表达谱的特征相似,因此他们认为子宫内膜异位症病变本身并不损害在位子宫内膜的容受性。
五、不同类型的子宫内膜异位症对女性生育力的影响
目前国际上公认的子宫内膜异位症病变类型为以下3种:卵巢型子宫内膜异位症、腹膜型子宫内膜异位症和深部浸润型子宫内膜异位症。不同类型的子宫内膜异位症除了在临床表现、治疗方式上有差异外,对女性生育力的影响可能也不尽相同。
一项纳入了2 208名患者,旨在研究不同子宫内膜异位症病变类型和不孕关系的大型横断面研究结果表明,腹膜表浅型子宫内膜异位症是女性不孕症的显著高危因素[OR=3.1,95%CI(1.9,4.9)],而卵巢型子宫内膜异位症和深部浸润型子宫内膜异位症则与女性不孕症的发生无显著相关性,因此常规手术切除卵巢型子宫内膜异位症病变以提高女性生育率的做法是值得商榷的。
尽管子宫内膜异位症引起的炎症反应是导致女性不孕的重要病因之一,但是Opøien等发现在合并有卵巢子宫内膜异位囊肿的不孕女性的卵泡液内,与炎症反应有关的细胞因子水平与无子宫内膜异位症病变的女性相比无明显差异,如白介素-6(IL-6)和IL-8,这一结果表明卵巢型子宫内膜异位症可能并不引起病变附近卵泡的炎症反应。
深部浸润型子宫内膜异位症往往被认为与疼痛的关系更为密切,但是有研究发现在校正了年龄这一混杂因素后,深部浸润型合并卵巢型子宫内膜异位症的患者与单纯卵巢型子宫内膜异位症患者相比卵巢储备功能下降更为明显,表现为AFC更显著地减少和辅助生育治疗的获卵数更少,这一结果表明深部浸润型子宫内膜异位症同样可以降低卵巢储备从而损害女性的生育力。
与前两种类型相比,腹膜型子宫内膜异位症病变通常较隐匿,只能通过手术确诊。腹膜型子宫内膜异位症病变可造成腹腔液内巨噬细胞和各种促炎细胞因子水平升高,这可能是导致腹膜型子宫内膜异位症女性不孕的重要原因。尽管目前的文献资料有限,但还是可以看出不同病变类型的子宫内膜异位症对女性生育能力的影响可能存在差异,导致这些差异的机制还需要进一步的探究。
综上,作为影响育龄期女性生育力的常见疾病,子宫内膜异位症造成女性不孕症的原因是多方面的。子宫内膜异位症本身的炎症改变、免疫调节异常和激素水平失衡可能造成配子和胚胎损伤及运输障碍、卵巢内分泌功能异常、卵巢储备功能下降以及在位子宫内膜容受性受损等,从而导致女性生育能力下降。


 妇炎丸
妇炎丸



 鄂公网安备 42011102000714
鄂公网安备 42011102000714




